De nombreux pays évaluent les prestations de santé sous une forme ou une autre. Le terme d’évaluation des technologies de la santé (ETS, en anglais Health Technology Assessment, HTA) est reconnu internationalement pour l’évaluation systématique des technologies et des procédures médicales. L’ETS constitue un instrument essentiel afin de rassembler des données probantes pour la prise de décision et le conseil stratégique. Elle contribue à la mise en œuvre des objectifs de politique de la santé focalisés sur le patient et vise la sécurité, l’efficience et la meilleure qualité possible des traitements. Elle permet d’évaluer les technologies de la santé à la lumière de critères médicaux, économiques, éthiques, sociaux et organisationnels, et fournit des données probantes sur leur efficacité, leur adéquation et leur économicité (Drummond et al. 2008, Sari 2016, Koch et al. 2009).
Dans la stratégie Santé2020 (OFSP 2013) qu’il a adoptée au début de 2010, le Conseil fédéral a inscrit le renforcement de l’évaluation des technologies de la santé au nombre de ses priorités en matière de politique de la santé. L’ETS permet en effet de prendre des décisions en toute transparence, en s’appuyant sur des données probantes. Elle joue un rôle essentiel dans la discussion sur l’obligation de prise en charge, car elle permet d’exposer de façon claire les motifs de suppression ou de limitation de prestations inefficaces et peu efficientes. Elle répond ainsi pleinement à l’objectif principal de la politique de santé, qui consiste à accroître la qualité des prestations médicales tout en abaissant les coûts. L’établissement de rapports ETS a pour base légale l’art. 32 de la loi fédérale sur l’assurance-maladie (LAMal), qui précise que les prestations médicales prises en charge par l’AOS doivent être efficaces, appropriées et économiques (critères EAE), et faire l’objet d’un réexamen périodique selon ces mêmes critères.
Dans ce contexte, le Conseil fédéral a lancé un programme ETS pour réévaluer les prestations déjà remboursées par l’assurance obligatoire des soins (AOS). Celui-ci se concentre sur l’examen de prestations AOS potentiellement obsolètes, dans le but de les retirer du catalogue des prestations ou de restreindre l’obligation de rembourser (désinvestissement) (Calabrò et al. 2018, Ibargoyen-Roteta et al. 2010, Orso et al. 2017, Parkinson et al. 2015, Maloney et al. 2017).
Réévaluation des prestations : les étapes du processus L’ETS est un processus pluridisciplinaire systématique et transparent, qui s’appuie sans a priori sur des méthodes de recherche scientifiques éprouvées et qui se subdivise en quatre étapes : l’identification des thèmes, le scoping , l’évaluation, et enfin une phase d’appréciation et de décision (voir graphique G1).
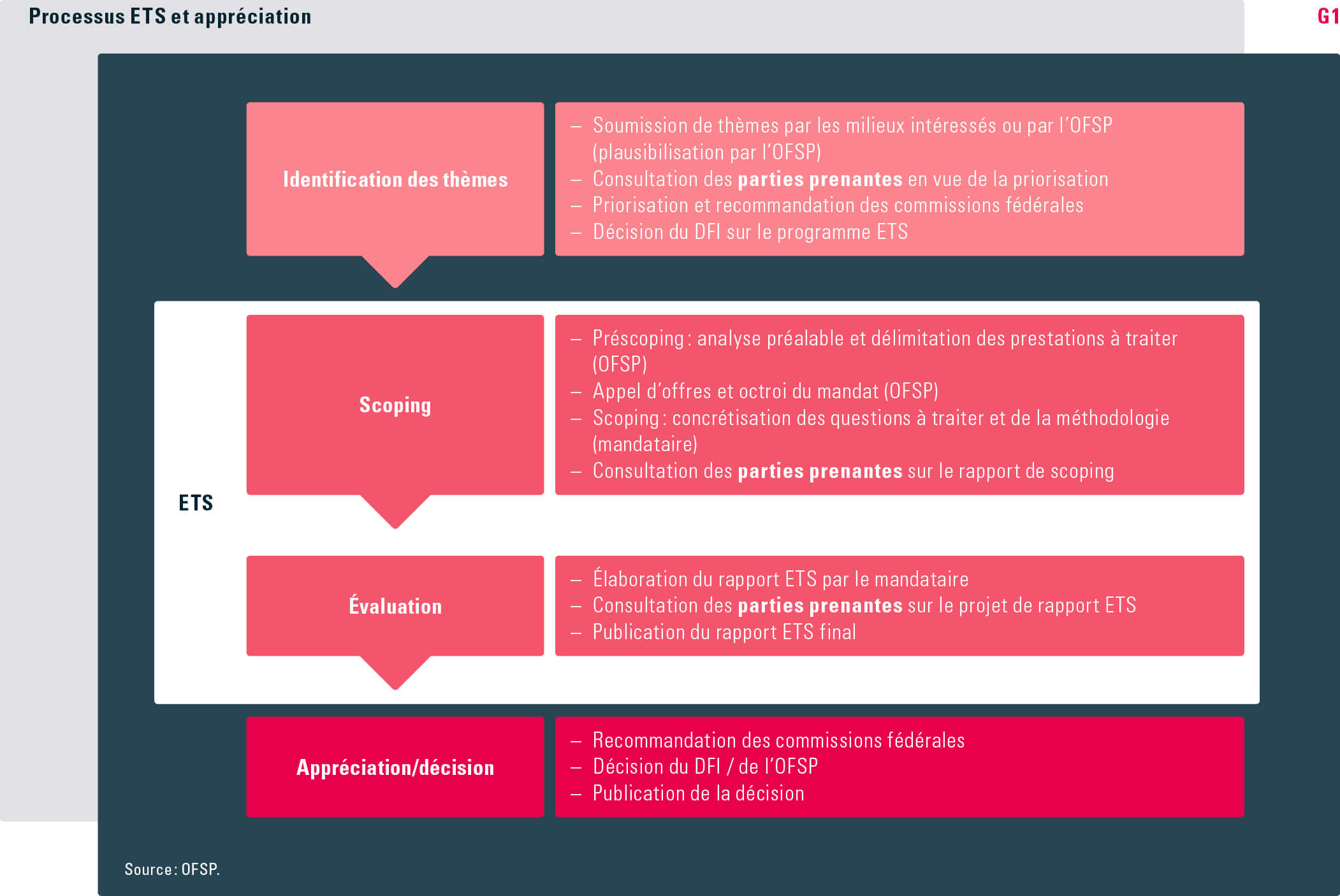
Identification des thèmes Les organisations intéressées, comme les fédérations d’assureurs-maladie, la Fédération des médecins suisses (FMH) et les représentants de l’industrie pharmaceutique, ou encore les particuliers peuvent proposer des thèmes pour le programme de désinvestissement au moyen d’un formulaire de proposition. L’OFSP le peut lui aussi. Une fois par année, avec la participation des diverses parties prenantes, il examine les propositions reçues, en vérifie la plausibilité et les hiérarchise sur la base des critères suivants :
- importance du thème : fréquence et gravité de la maladie, incidence budgétaire de la prestation ;
- nécessité d’intervenir : manque d’efficacité, de sécurité et/ou d’économicité, inadéquation de l’offre ;
- utilité possible d’une mesure de réglementation : amélioration de l’approvisionnement en soins et du profil de sécurité, économies ;
- applicabilité de mesures d’amélioration : capacité de régulation.
Les critères suivants excluent l’inscription dans le programme de désinvestissement :
- prestation étrangère au champ d’application de la LAMal ;
- rapport ETS sur une question comparable déjà disponible ou en cours d’élaboration dans un autre pays (dans ce cas, un rapport d’adaptation pour la Suisse peut être rédigé) ;
- mise en questions concernant les lignes directrices en matière de traitement de la maladie ou l’analyse des structures de soins ;
- évaluation EAE et recommandation déjà faites au cours des trois dernières années par l’une des commissions extraparlementaires consultatives.
L’OFSP communique la liste plausibilisée et hiérarchisée des prestations susceptibles d’être admises dans le programme de désinvestissement à la commission extraparlementaire compétente (cf. Schatzmann 2018 dans ce numéro, p. 9 s.). Celle-ci émet sa recommandation et transmet la liste au Département fédéral de l’intérieur (DFI) ou – s’il s’agit de médicaments – à l’OFSP, qui l’approuvent en dernier ressort.
Définition et concrétisation des questions posées : scoping Dans l’étape qui suit, l’OFSP délimite la question à traiter par une analyse préalable (préscoping) et examine les données probantes existantes pour la prestation en question. Il confie ensuite à un institut scientifique externe l’établissement d’un rapport de scoping, qui consiste à définir les questions à traiter et à élaborer la méthode de réévaluation. Ce rapport est soumis à une revue par des experts externes ainsi qu’à une consultation des parties prenantes, et complété en conséquence.
Recueil et évaluation de la qualité des données probantes : évaluation Le rapport ETS proprement dit est établi dans le cadre d’une évaluation. L’institut mandaté y répond aux questions définies dans le rapport de scoping à l’aide des meilleures données probantes disponibles possibles. Les principaux éléments d’un rapport ETS sont une description claire des groupes de patients considérés, la ou les prestations à examiner, et enfin les informations concernant les traitements témoins servant à la comparaison ainsi que les résultats (p. ex. cliniques) analysés. Les données probantes renseignant sur l’efficacité, la sécurité, le rapport coût/bénéfice ainsi que sur les aspects éthiques, sociaux et organisationnels de la prestation sont ensuite recueillies et examinées sous l’angle de la qualité en fonction de critères scientifiques. Le rapport ETS, comme le rapport de scoping, est soumis à une revue par des experts externes ainsi qu’à une consultation des parties prenantes.
Appréciation des données probantes et prise de décision : appréciation Dès que le rapport ETS est disponible dans sa version définitive, il est présenté aux commissions consultatives extraparlementaires, qui donnent leur appréciation de l’efficacité, de l’adéquation et de l’économicité de la prestation en se fondant sur le rapport et sur les données probantes exposées (Wild et Patera, 2014). Les commissions préparent ensuite une recommandation à l’intention du DFI (pour les prestations médicales) ou de l’OFSP (pour les médicaments confectionnés). Ces derniers décident sur cette base de la suppression, de la limitation ou du maintien de l’obligation de prise en charge de la prestation.
Mise en place du programme ETS L’OFSP a mis en place en 2017 sa nouvelle section Évaluation des technologies de la santé, qui a pour mission de poursuivre le développement du programme ETS après une phase pilote qui a démarré en 2015 (voir tableau T1). Cette section est responsable des étapes « identification des thèmes » et « préscoping », ainsi que de la gestion de l’ensemble des projets ETS. Elle participe en outre aux réseaux ETS nationaux et internationaux, afin de renforcer les échanges sur les éléments techniques et méthodologiques du processus ETS.
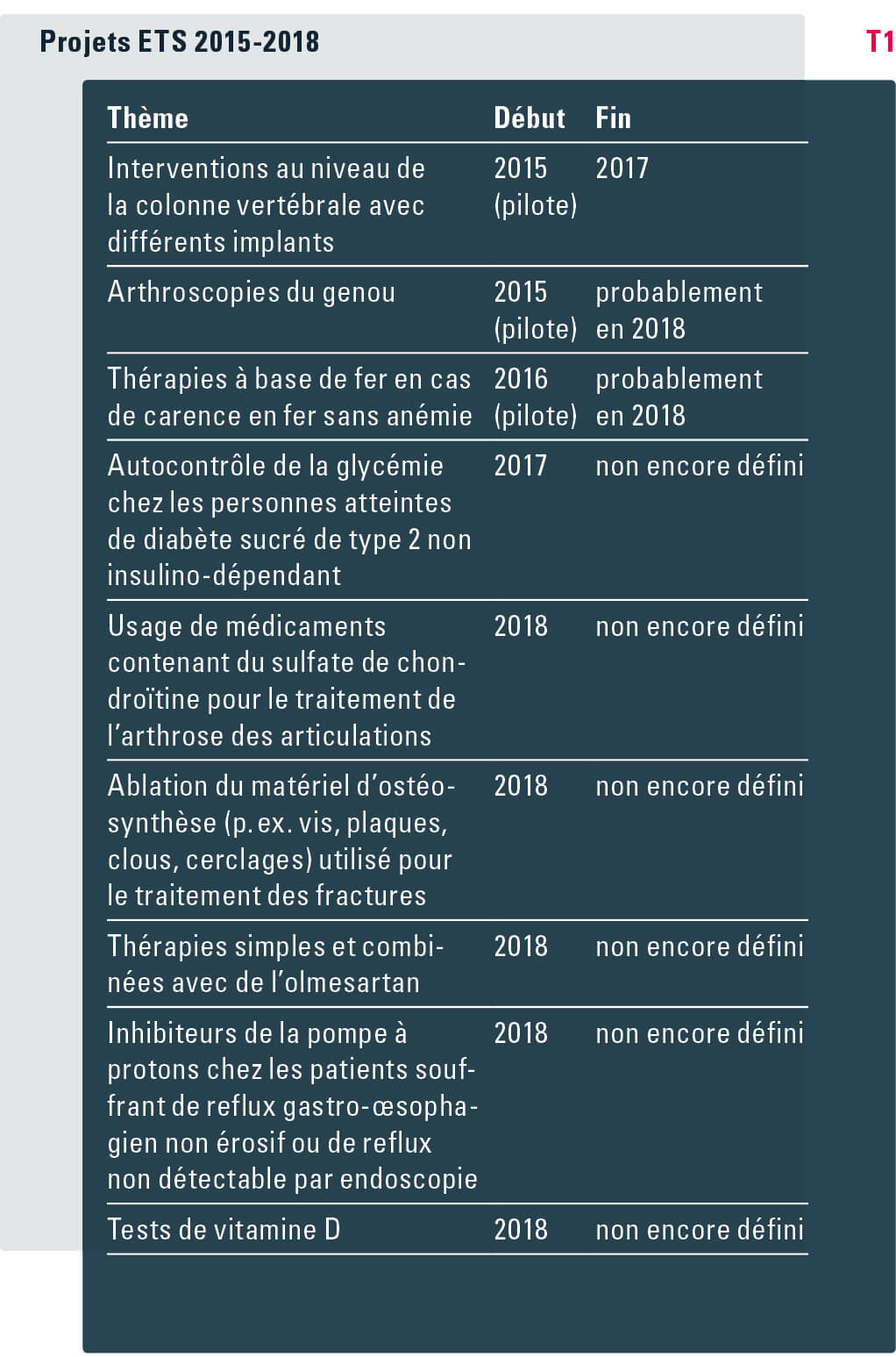
De nouvelles propositions ont été déposées en 2018. La hiérarchisation et le choix des thèmes ainsi que la formulation de la recommandation à l’intention du DFI sont en cours.
Des informations complémentaires sur les processus ETS et les rapports sont disponibles à l’adresse www.bag.admin/hta.
- Bibliographie
- Calabrò, G.E., La Torre, G., Waure, C. de, Villari, P., Federici, A., Ricciardi, W. et Specchia, M.L. (2018) : « Disinvestment in healthcare : an overview of HTA agencies and organizations activities at European level », in BMC Health Services Research, vol. 18, nº 1, p. 148.
- Maloney, M.A., Schwartz, L., O’Reilly, D. et Levine, M. (2017) : « Drug disinvestment frameworks: components, challenges and solutions », in International Journal of Technology Assessment in Health Care, vol. 33, nº 2, pp. 261-269.
- Orso, M., Waure, C. de, Abraha, I., Nicastro, C., Cozzolino, F., Eusebi, P. et Montedori, A. (2017) : « Health technology disinvestment worldwide : Overview of programs and possible determinants », in International Journal of Technology Assessment in Health Care, vol. 33, nº 2, pp. 239-250.
- Sari, B. (2016), HTACoreModel3.0, Version 3.0, vol. 2016.
- Parkinson, B., Sermet, C., Clement, F., Crausaz, S., Godman, B., Garner, S., Choudhury, M., Pearson, S.-A., Viney, R., Lopert, R. et Elshaug, A.G. (2015) : « Disinvestment and value-based purchasing strategies for pharmaceuticals. An international review », in PharmacoEconomics, vol. 33, nº 9, pp. 905-924.
- Wild, C. et Patera, N. (2014), « Assessment-APPRAISAL-Decision. (Good) practice examples and recommendations», Decision Support Document nº 72 (Ludwig Boltzmann Institut für Health Technology Assessment), vol. 2014.
- OFSP (2013), Politique de la santé : les priorités du Conseil fédéral. Santé2020, [Berne : OFSP].
- Ibargoyen-Roteta, N., Gutiérrez-Ibarluzea, I. et Asua, J. (2010) : « Guiding the process of health technology disinvestment », in Health Policy, vol. 98, nº 2-3, pp. 218-226.
- Koch, P., Schilling, J., Läubli, M., Mitscherlich, F., Melchart, D. et Bellucci, S. (2009) : « Health technology assessment in Switzerland », in International Journal of Technology Assessment in Health Care, vol. 25, suppl. pp. 174-177.
- Drummond, M.F., Schwartz, J.S., Jönsson, B., Luce, B.R., Neumann, P.J., Siebert, U. et Sullivan, S.D. (2008) : « Key principles for the improved conduct of health technology assessments for resource allocation decisions », in International Journal of Technology Assessment in Health Care, vol. 24, nº 3, pp. 244-258 ; discussion, pp. 362-368.


