C’est un fait : l’espérance de vie ne cesse d’augmenter en Suisse. Or ce phénomène, réjouissant en soi, s’accompagne d’une baisse du taux de natalité, et la relève ne suit pas. La pyramide des âges s’en trouve déséquilibrée, avec des jeunes de plus en plus minoritaires au sein de la population.
La transformation sociale du système de soins En Suisse, tant les retraites que les soins sont financés par les jeunes générations, ce qui pose des défis au secteur des soins de longue durée, notamment pour ce qui est du financement et du personnel. Si les experts ne s’accordent ni sur l’importance des difficultés auxquelles sera confronté ce secteur ni sur les moyens qui seront nécessaires pour les résoudre, la plupart d’entre eux estiment toutefois qu’une bonne partie des aînés auront, à un moment donné, besoin d’aide, que celle-ci soit professionnelle ou non.
Le tournant générationnel exercera lui aussi une grande influence sur le système de soins. Les mentalités, expériences, revendications et préférences des patients ne sont plus les mêmes aujourd’hui que par le passé, et seront encore significativement différentes demain. D’une part, la rupture culturelle de mai 1968 a abouti au triomphe du jeunisme, et les personnes actuellement âgées de 60 à 70 ans affirment se sentir bien plus jeunes que leur âge biologique. D’autre part, les attentes des citoyens à l’égard de l’État et de la société se sont renforcées à la fin du XXe siècle dans les sociétés industrialisées. Dans tous les domaines de la vie, l’ancien modèle, qui consistait à se contenter de ce que l’on avait, a laissé la place à une formulation sans complexe de ses propres désirs. Avec quelques décennies de décalage, ce changement de mentalité se fera sentir dans le système de soins.
La transformation institutionnelle du système de soins La prise en charge des personnes âgées est née de la demande. Avant la première révolution industrielle, qui débute vers la moitié du XIXe siècle, elle n’était pas du ressort de la société, mais était assurée par de petits réseaux qui formaient un filet de sécurité au maillage très fin. Les enfants faisaient office d’assurance pour les vieux jours. L’offre étant inexistante, la prise en charge des aînés s’adaptait naturellement à la demande.
Avec la révolution industrielle, les populations rurales émigrent en masse vers les villes et se retrouvent dans de nouveaux lieux de vie, plus anonymes. Les liens traditionnels s’affaiblissent, tout comme les réseaux familiaux. L’individu perd en sécurité économique ce qu’il gagne en liberté, et cette perte se fait particulièrement sentir chez les plus vulnérables : les enfants, les personnes âgées et les malades. La pauvreté et la misère ne sont alors plus considérées comme un destin personnel, mais comme un problème de société ; pour y remédier, on crée des institutions étatiques et des systèmes publics de sécurité sociale. Peu à peu, la société assume de nombreuses fonctions d’aide qui incombaient auparavant à la famille.
L’industrialisation standardise produits et processus, et le domaine des soins n’échappe pas à cette quête d’efficacité. Les prestataires de soins et de prise en charge en viennent à jouer un rôle essentiel, et les institutions s’affirment comme des acteurs incontournables pour l’individu comme pour la société.
Nous nous trouvons actuellement au début d’une mutation structurelle tout aussi fondamentale, mais qui tend au contraire à affaiblir la position des prestataires de biens et de services. Des innovations telles que l’ordinateur et Internet permettent une décentralisation économique et sociale, et l’imposeront toujours plus à la société et à l’individu.
La Toile nous met tous en lien avec les autres, sans que nous dépendions pour cela d’une infrastructure centralisée, et nous fait gagner en liberté dans bien des domaines. Elle rend possibles de nouvelles carrières en dehors des canaux des prestataires traditionnels. Avec le progrès technique, une décentralisation encore plus poussée de la production et des services, à laquelle l’Internet des choses contribuera grandement, devient inéluctable. À moyen terme, ces systèmes décentralisés, parce qu’ils sont plus efficaces et plus flexibles, supplanteront les systèmes contrôlés de manière centralisée.
Les produits numériques réduisent si fortement les frais de communication et de transaction que les infrastructures qui conféraient aux grandes institutions un avantage en termes d’efficacité se transforment de plus en plus souvent en désavantage. Ce phénomène ne touche pas seulement les grandes organisations économiques : avec la numérisation, les institutions publiques et sociales perdent, elles aussi, leur caractère incontournable.
Pour répondre à une demande d’individualisation toujours plus poussée, les solutions proviennent de plus en plus de nouveaux acteurs indépendants des institutions, car ces dernières, avec leurs produits et services standardisés et planifiés, peinent à répondre de manière satisfaisante à la diversité des besoins individuels.
On observe donc l’apparition de systèmes dans lesquels la demande joue un rôle plus important. Le pouvoir de décision au sujet des produits et des services se déplace de l’entreprise vers le client, et le système de prise en charge des personnes âgées n’échappera pas à cette dynamique. Les progrès techniques et organisationnels permettent toujours plus à l’individu de déterminer lui-même de quels soins il a besoin. Résultat : le système actuel, principalement axé sur l’offre, cède le pas à un système principalement axé sur la demande.
La transformation numérique du système de soins « Tout ce qui peut être numérisé le sera », prédit Peter Glaser dans « Die digitale Atomkraft » (GDI Impuls01/2015). Même si l’assistance directe offerte par une personne, qui reste un élément essentiel dans presque toute prise en charge, ne peut être numérisée, une multitude de tâches et d’étapes de travail sont susceptibles de l’être. Mais parallèlement, nombre de tâches, de prestations et de produits du secteur des soins qui n’étaient pas possibles auparavant le deviennent grâce à la numérisation. Et si la numérisation d’une tâche menace les emplois ou le modèle d’affaires des personnes qui s’en chargeaient jusqu’alors, les nouvelles tâches rendues possibles par la numérisation ouvrent la voie à de nouveaux emplois ou à de nouveaux modèles d’affaires pour les personnes qui les assumeront.
L’évolution du système de soins : les scénarios envisageables Les nouvelles technologies ne modifieront pas tant la relation entre le personnel soignant et la personne soignée – la numérisation n’exerçant qu’une influence marginale sur les besoins physiques et psychiques des patients – que la manière dont ces besoins seront satisfaits.
La nécessité de s’adapter sera en conséquence bien plus forte pour la structure institutionnelle qui assure la satisfaction des besoins que pour la fourniture des prestations elle-même ; parallèlement, les systèmes organisés en fonction de la demande supplanteront les systèmes organisés en fonction de l’offre.
Cette transition ne se fera pas de manière continue, en fonction d’objectifs définis. Un grand nombre de stades intermédiaires imprévisibles se succèderont pour nous amener de la situation actuelle à la situation de demain. L’évolution ne sera pas linéaire, mais oscillera en fonction de deux lignes de conflits, celle entre l’offre et la demande et celle entre les prestataires privés et les prestataires publics.
La combinaison de ces deux lignes de conflits fait apparaître quatre scénarios (voir graphique g1), qui ne s’excluent pas mutuellement, mais peuvent évoluer de façon parallèle (dans différents segments du système de soins) ou successive (dans le même segment).
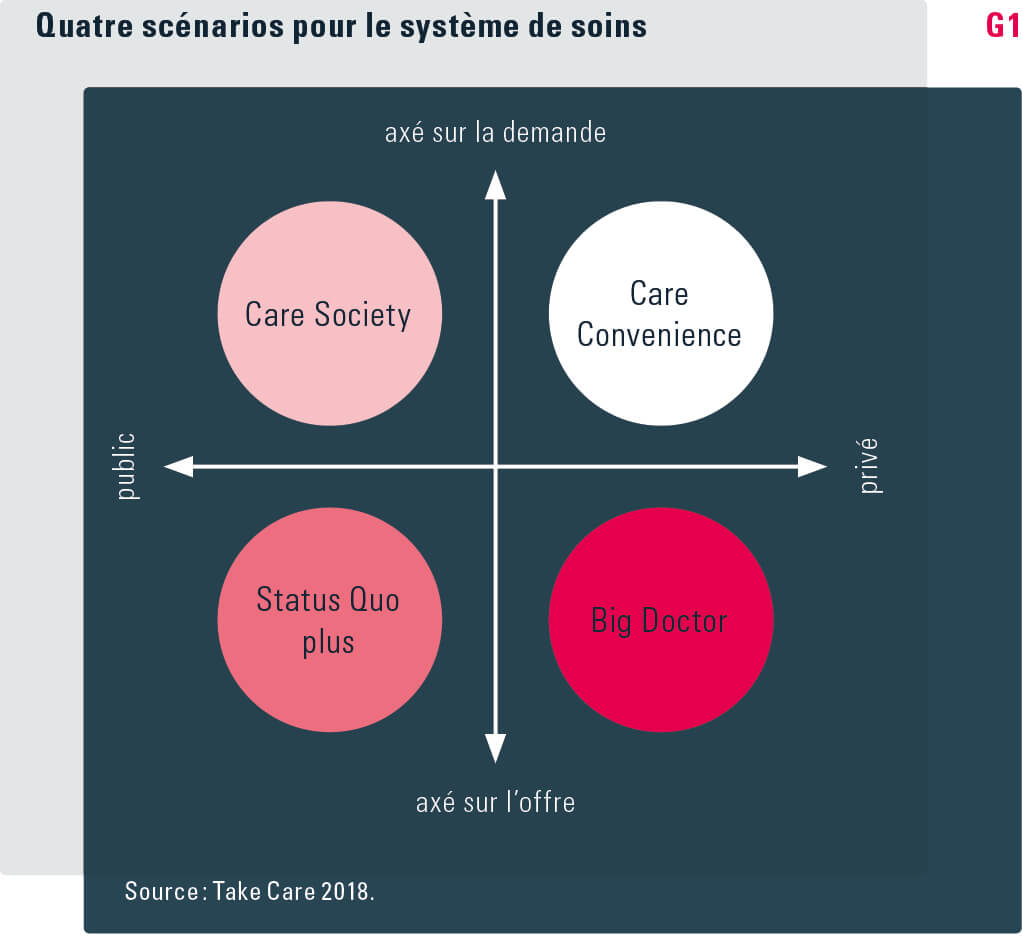
statu quo Optimisé Dans le scénario du statu quo optimisé (ou statu quo plus), le système de soins que nous connaissons actuellement, dominé par des prestataires publics et organisé en fonction de l’offre, reste plus ou moins inchangé. La tâche de l’optimiser et de l’adapter au tournant technologique et sociétal est essentiellement laissée aux institutions qui en sont actuellement responsables.
Le contexte devenant moins favorable (transition démographique, situation sur le marché de l’emploi, etc.), l’accent est mis sur l’augmentation de la productivité et la réduction des coûts.
Cette augmentation de la productivité est nécessaire pour réduire les besoins en personnel, car la pénurie de spécialistes qualifiés est l’un des principaux problèmes du scénario du statu quo optimisé. Le système encouragera aussi l’aide fournie par les proches et les voisins, par exemple grâce à l’introduction d’une monnaie propre au domaine des soins (care currency).
Parallèlement, le progrès technique réduira considérablement la demande en prestations hospitalières, car il permettra aux individus de rester plus longtemps chez eux et de bénéficier d’une assistance joignable 24 heures sur 24 et sept jours sur sept.
Soins communautarisés Dans le scénario de la communautarisation des soins (ou care society),la priorité de la société se déplace des performances économiques vers le vivre ensemble. Les potentiels de productivité générés par le progrès technique conduisent à une société dans laquelle les prestations matérielles sont fournies par des machines et des algorithmes, tandis que les prestations immatérielles sont assurées par des personnes.
Dans ce modèle, les soins et l’assistance ne sont plus vus comme une tâche à optimiser, mais comme l’une des nombreuses formes que prend le fait, pour les individus, de s’occuper de leurs semblables. Ils deviennent des tâches de la communauté et sont donc organisés de manière communautaire. La coordination se fait en grande partie à petite échelle et l’assistance est dispensée au sein des communautés existantes.
Les soins fournis par des professionnels resteront nécessaires, mais du fait du recours à la robotique et à l’intelligence artificielle, dans les soins comme dans d’autres secteurs, une grande partie des tâches pourront être réalisées grâce à l’aide informelle de voisins, de proches et d’amis.
Personnalisation des soins Dans ce scénario de personnalisation des soins (ou care convenience), le système de soins est complètement transformé. Les besoins des patients en constituent la pierre angulaire, des assistants et plateformes numériques assumant des rôles importants dans la mise en relation de l’offre et de la demande.
Les plateformes numériques ne pourront agir que si elles s’inscrivent dans un cadre réglementaire défini par les pouvoirs publics, car la société doit garantir la couverture de tous les besoins en soins, et pas seulement de ceux dont la satisfaction est économiquement rentable.
De nouvelles solutions techniques assument une bonne partie de la communication et de la coordination en matière de soins, mais n’interviennent pour ainsi dire pas dans les interactions entre soignants et soignés.
L’introduction de systèmes principalement organisés en fonction de la demande réduira l’importance des prestataires centralisés au profit des gestionnaires de plateformes.
Soulignons que contrairement à ce qui se passe avec les autres plateformes commerciales, la fiabilité est ici essentielle. Quand un chauffeur Uber tarde à arriver, c’est simplement ennuyeux ; quand un défibrillateur tarde à arriver, cela peut être mortel.
Big Doctor La santé et la prévention des maladies sont au centre de ce quatrième scénario. Le contrôle permanent des données biologiques et de l’activité des individus au moyen de systèmes de diagnostic numériques permet de fournir et de demander à tout moment une assistance optimale. Il est dès lors possible d’imaginer des solutions en amont, qui recommandent une mesure avant même l’apparition des problèmes de santé.
Ces systèmes numériques, qui doivent avoir accès en temps réel à une multitude de données corporelles pour émettre leurs diagnostics, posent la question cruciale de la protection des données.
Comme les prestations doivent, autant que possible, être fournies là où se trouve le patient au moment où il en a besoin, les infrastructures ambulatoires gagneront en importance.
La réalisation de ce scénario suppose d’intégrer les dernières avancées de la technologie. Des algorithmes fiables et efficaces seront nécessaires pour traiter un volume conséquent de données. La technologie ne fait cependant pas tout. Le contact humain, l’empathie et le tact resteront indispensables, d’autant plus qu’il s’agit de rapports avec des individus dont les données biologiques fournissent des informations sensibles ou susceptibles de les ébranler. Il est donc indispensable de combiner technologie de pointe et compétences relationnelles.
Conclusions Pour maîtriser les enjeux démographiques, sociaux et institutionnels, la prise en charge des personnes âgées devra à l’avenir mettre à profit le potentiel technique et relationnel que lui offre la numérisation. On peut déjà dégager les tendances suivantes :
- Les problèmes que rencontrera le système de santé sont surmontables, pour autant que l’on ne s’accroche pas aveuglément aux pratiques actuelles et que l’on prenne les choses en main.
- Les soins seront organisés davantage en fonction des besoins individuels des patients, pour devenir progressivement un secteur axé sur la demande.
- « Prendre soin » : les soins seront plus souvent « pris » par l’individu que « donnés » par l’institution.
- Un changement structurel qui met les besoins des patients au centre devrait mieux répondre aux intérêts de nombreux citoyens que le maintien des structures traditionnelles.
Étude de l’Institut Gottlieb Duttweiler : « Take Care »
Pourra-t-on, à l’avenir, organiser autrement la prise en charge des personnes âgées ? L’étude menée par l’Institut Gottlieb Duttweiler montre dans quelles directions le secteur des soins est susceptible d’évoluer, et comment les institutions actives dans le domaine peuvent s’adapter aux changements en cours.

