In ihrer Analyse der Unterstützungs- und Versorgungsstrukturen für psychisch beeinträchtigte erwerbsfähige Personen attestierte die OECD der Schweiz 2014 (OECD 2014) eine sehr gute Ausstattung des Gesundheits-, Bildungs- und Sozialversicherungssystems sowie des Arbeitsmarktes. Um die Integration psychisch erkrankter Personen noch besser gelingen zu lassen, empfahl sie, die Ressourcen in diesen Sektoren verstärkt miteinander zu koordinieren. Damit sprach sie auch die Zusammenarbeit zwischen den IV-Stellen und den behandelnden Ärztinnen und Ärzten an.
Seit Längerem befasst sich das BSV mit Fragen hinsichtlich der Optimierung der Zusammenarbeit zwischen den IV-Stellen und den behandelnden Ärztinnen und Ärzten und analysiert dazu Erkenntnisse aus der Forschung und der praktischen Arbeit der IV-Stellen. Seit 2013 stellt die IV mit der Informationsplattform iv-pro-medico1 den Ärztinnen und Ärzten aktuelle Informationen für die praktische Arbeit mit von Invalidität bedrohten Patientinnen und Patienten bereit. Auf Anfang 2017 wurden im Kreisschreiben über das Verfahren in der Invalidenversicherung (KSVI) die Randziffern, welche die Zusammenarbeit der IV-Stellen mit den behandelnden Ärztinnen und Ärzten thematisieren, überarbeitet und ergänzt. Im Rahmen der Weiterentwicklung der IV wurde das Thema erneut aufgegriffen und eine gesetzliche Grundlage zum Datenaustausch während des ganzen IV-Verfahrens geschaffen (Art. 66a Abs. 1 Bst. d E-IVG).
Im Folgenden wird die Zusammenarbeit der IV-Stellen mit den behandelnden Ärztinnen und Ärzten gewürdigt und aufgezeigt, wie diese weiter verbessert werden kann. Dies im Wissen, dass im Sinne eines umfassenden Case Managements die Koordination und die nachhaltige Zusammenarbeit zwischen allen involvierten Akteuren (Arbeitgeber, Fachpersonen aus Schule und Ausbildung, Privat- und Sozialversicherungen, Sozialhilfe usw.) gleichermassen wichtig sind. Die IV alleine kann nur einen Teil zur Lösung der herausfordernden Aufgabe der (Wieder-)Eingliederung von versicherten Personen beitragen und begrüsst daher sämtliche Aktivitäten der involvierten Akteure zur Früherkennung, Verhinderung von Chronifizierung und zur Integration. In diesem Sinne sind die nachfolgend dargelegten Ansätze zur Optimierung der Zusammenarbeit der IV-Stellen mit den behandelnden Ärztinnen und Ärzten exemplarisch für eine funktionierende Kooperation der IV mit involvierten Dritten zu verstehen.
Die wichtige Rolle der behandelnden Ärztinnen und Ärzte Die Zusammenarbeit zwischen den IV-Stellen und den behandelnden Ärztinnen und Ärzten bildet die Grundlage, um – im Interesse der versicherten Personen – eine gute medizinische Basis für zielführende Entscheide zu erhalten. Behandelnde Ärztinnen und Ärzte verfügen über eine umfassende Kenntnis der Krankheitsgeschichte sowie der aktuellen medizinischen Situation einer Person. Sie stellen die Diagnose und können Aussagen zu Schweregrad, Auswirkungen und Prognose eines gesundheitlichen Ereignisses machen. Mit ihrer Fallkenntnis und indem sie für ihre Patientinnen und Patienten medizinische Behandlungen erbringen oder veranlassen sind sie wichtige Bezugspersonen, die wesentlich zum Gelingen von Eingliederungsbemühungen beitragen können. Somit sind die behandelnden Ärztinnen und Ärzte im gesamten IV-Verfahren wichtige Partner, von der Meldung/Anmeldung bis zu Leistungsentscheiden und darüber hinaus.
Gegenseitige Wertschätzung und Akzeptanz Für die Zusammenarbeit zwischen den IV-Stellen und behandelnden Ärztinnen und Ärzten braucht es Wissen über die zugrunde liegenden Konzepte, die gegenseitige Akzeptanz der verschiedenen Rollen und transparente Verfahren. Für die IV steht die Frage, wie sich eine für den Versicherten zumutbare, in der Regel von der Krankenversicherung vergütete medizinische Behandlung auf die Eingliederung ins Erwerbsleben auswirkt, im Vordergrund. Der behandelnde Arzt hingegen erbringt die Behandlung des Leidens zunächst ohne Fokus auf deren Eingliederungswirksamkeit und ist tendenziell eher auf Symptome und Defizite fokussiert. Da diese unterschiedlichen Rollen nicht grundsätzlich verändert werden können, muss eine neue Zusammenarbeitskultur etabliert werden, die ein konstruktives und wirkungsvolles Case Management erlaubt. Grundlage für einen vertrauensvollen, unkomplizierten Umgang sind der Aufbau und die Pflege einer fallunabhängigen Zusammenarbeit, beispielsweise in der Form von Schulungs- und Informationsveranstaltungen. Auch die gemeinsame Erarbeitung und Vereinbarung von Abläufen und Vorgehensweisen, wie dies in vielen Kantonen bereits geschieht (vgl. Tabelle T1), kann dazu beitragen. Ebenso kann der möglichst unkomplizierte und effiziente Informationsaustausch im Einzelfall die Wahrnehmung der IV als professionell und zielorientiert agierende Institution fördern.
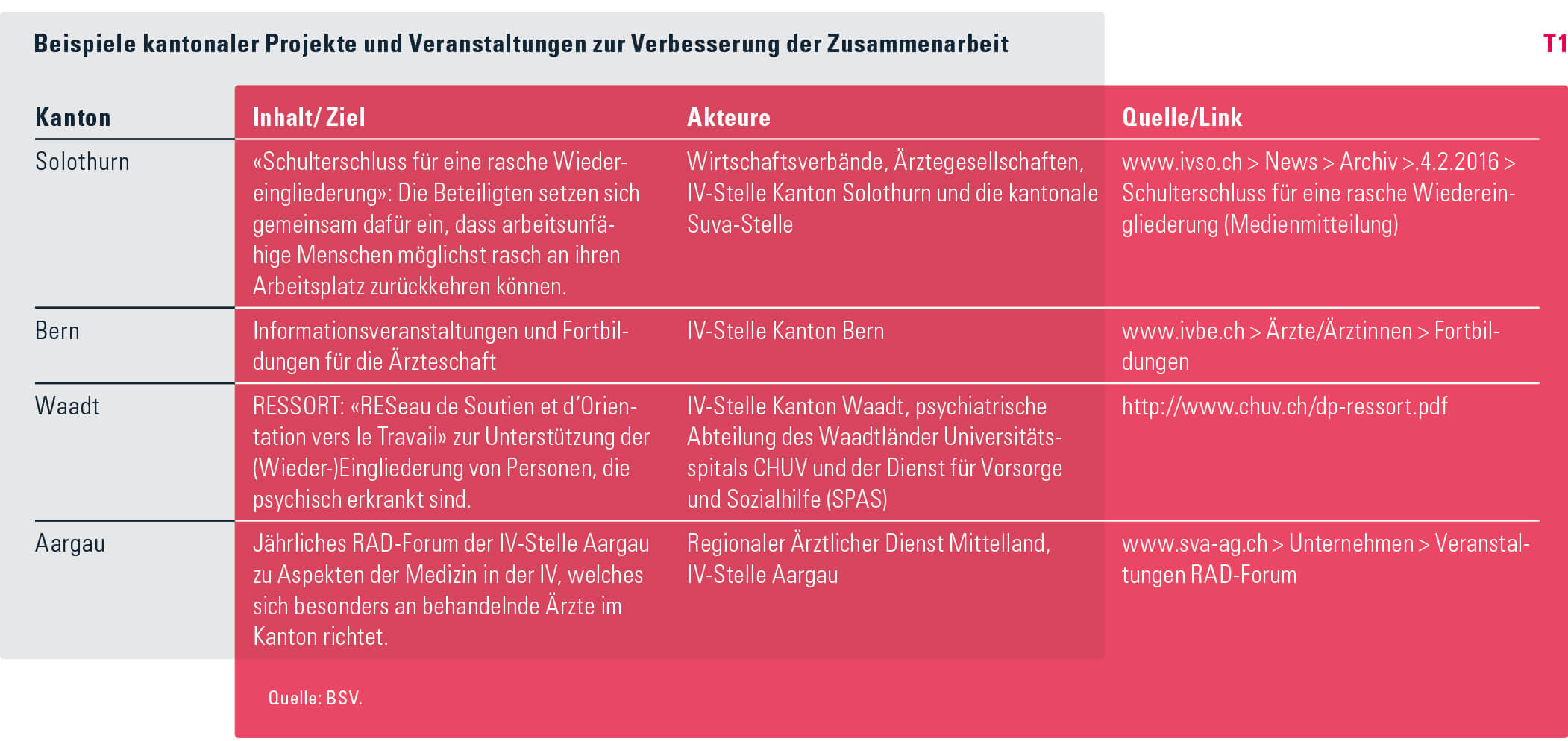
Das IV-Verfahren darf auch dann nicht die partnerschaftliche Basis verlieren, wenn der IV-Prozess trotz aller Integrationsbemühungen in eine Rentenprüfung mündet und die Informationen der behandelnden Ärztin oder des Arztes durch die Beurteilung des Regionalärztlichen Dienstes (RAD) oder durch ein Gutachten scheinbar an Gewicht verlieren. Um das potenzielle Spannungsverhältnis zwischen IV und Ärzteschaft zu entschärfen, braucht es gerade in dieser Phase des Verfahrens die Wertschätzung sowie Erklärungen und Informationsrückflüsse in Richtung der behandelnden Ärztinnen und Ärzte. Dadurch lassen sich die Partnerschaft und das Vertrauensverhältnis zwischen den Akteuren nachhaltig stärken.
Gesetzliche Verankerung des Informationsaustausches im ganzen IV-Verfahren Die in diesem Zusammenhang bestehende Notwendigkeit einer Verbesserung des Informationsstandes der behandelnden Ärztinnen und Ärzte bezüglich IV-Entscheiden wurde durch die Forschung belegt. Es geht dabei nicht nur um die Stärkung des Vertrauens, vielmehr kann eine verbesserte Information auch für die Arbeit der behandelnden Ärzteschaft mit den Patienten notwendig sein. Die behandelnden Ärztinnen und Ärzte sollten daher über das Vorgehen der IV-Stelle informiert werden; insbesondere dann, wenn die Einschätzungen voneinander abweichen. Unter Berücksichtigung des Datenschutzes ist die Information des behandelnden Arztes während der Eingliederungsphase bereits heute möglich. Die versicherte Person ermächtigt die IV-Stelle hierzu mit dem Anmeldeformular. Mit der Weiterentwicklung der IV wird eine gesetzliche Grundlage für diesen Informationsaustausch geschaffen.
Versicherte Person im Mittelpunkt des IV-Verfahrens Die versicherte Person ist von Anfang an aktiv in alle Verfahrensschritte einzubinden und so weit wie möglich zu befähigen, ihre wirtschaftliche Eigenständigkeit aus eigener Kraft zu erhalten. Allfällige Massnahmen der IV sollen die (Wieder-)Eingliederung in den ersten Arbeitsmarkt so unterstützen, dass eine versicherte Person die vorhandenen Handlungs- und Gestaltungsspielräume im Vertrauen auf ihre Stärken und Ressourcen nutzen kann. Der Fokus muss dabei weniger auf Defiziten, sondern vielmehr auf möglichen Lösungen und Perspektiven liegen. Dabei sind neben der konkreten Lebenssituation der versicherten Person auch die sozialen und regionalen Strukturen zu berücksichtigen und es sind alle relevanten Bezugspersonen und Akteure einzubeziehen.
Konkret bedeutet dies, dass die Zusammenarbeit und Kommunikation zwischen der IV-Stelle und der behandelnden Ärzteschaft stets darauf ausgerichtet sein muss, für die versicherte Person eine gute, aber auch einfache und zweckmässige Leistung in Koordination mit der medizinischen Behandlung zu erbringen. Ihr Wohl ist in diesem Sinne das prioritäre Ziel der Zusammenarbeit. Damit kommt der Eingliederungsfachperson der IV-Stelle die Aufgabe zu, die behandelnden Ärzte (und andere am Prozess beteiligte Dritte) so in das Verfahren einzubeziehen, dass dem Anrecht der versicherten Person auf einen transparenten, zielorientierten, fairen und effizienten Bearbeitungsprozess gebührend Rechnung getragen wird. Die IV orientiert sich dazu am Case-Management-Ansatz und leistet neben der Fallarbeit auch Koordinations- und Vernetzungsaufgaben.
Die medizinische Abklärung durch die IV-Stelle in Zusammenarbeit mit den behandelnden Ärztinnen und Ärzten Das gesamte IV-Verfahren ist als ein fortlaufendes, ressourcen- und eingliederungsorientiertes Abklärungsverfahren zu verstehen, in dem (u. a. medizinische) Informationen laufend aktualisiert werden. Wesentlich für einen effizienten Verfahrensverlauf ist der unkomplizierte Informationsaustausch der IV-Stellen mit den behandelnden Ärztinnen und Ärzten. Die teilweise immer noch praktizierte, rein standardmässige Informationsbeschaffung ist hierbei nicht zielführend. Vielmehr sollten die Informationen fallbezogen und unter Angabe des konkreten Anfragezwecks eingeholt werden. Vorab sind dabei zwingend bereits vorliegende Unterlagen anderer Akteure (z. B. Berichte von Krankentaggeldversicherungen, Spitälern usw.) zu berücksichtigen bzw. im Gespräch mit der versicherten Person zu ermitteln. Um erste Eingliederungsschritte rasch planen und umsetzen zu können, ist während der Frühintervention und der beruflichen Eingliederung der mündliche und rasche Austausch mit behandelnden Ärztinnen und Ärzten dem Einholen von Berichten vorzuziehen. In diesem Zusammenhang ist es von Vorteil, soweit möglich und erforderlich, auch den Arbeitgeber in die Kommunikation einzubeziehen.
Damit der RAD-Arzt oder die -Ärztin die versicherungsmedizinische Einschätzung der funktionellen Leistungsfähigkeit anhand einer vollständigen und aussagekräftigen Dokumentation abschliessend abgeben kann, muss die IV-Stelle dafür sorgen, dass zum Zeitpunkt einer allfälligen Rentenprüfung alle dafür massgeblichen medizinischen Informationen aus den vorangegangenen Verfahrensphasen vorliegen. Dies ist zusätzlichen Expertisen bislang unbeteiligter Dritter (Gutachter) vorzuziehen. Die medizinische Beurteilung des Gesundheitszustandes und die Beschreibung seiner Entwicklung im Zeitverlauf müssen schlüssig, durch fachgerechte ärztliche Untersuchung und Befunderhebung erfolgt, die Diagnosestellung und Stellungnahme zur Arbeitsunfähigkeit nachvollziehbar sein.
Umfang und Qualität medizinischer Informationen Medizinische Informationen betreffend einer versicherten Person müssen objektiv, verständlich, verwertbar, prägnant und nachvollziehbar sein. Es braucht Beschreibungen von Einschränkungen und Ressourcen. Die getroffenen Beurteilungen müssen begründet sein und relevante Aussagen zu den Fragestellungen der IV beinhalten. Dabei ist es unerheblich, ob die IV-Stelle oder der RAD die medizinischen Informationen und Unterlagen über ein persönliches Gespräch mit der behandelnden Ärztin, vorhandene Sekundärunterlagen oder einen Arztbericht eingeholt haben.
Damit der behandelnde Arzt in der Lage ist, detaillierte Empfehlungen zur Arbeitsfähigkeit, zu Eingliederungsmöglichkeiten oder zu adaptierten Tätigkeiten zu machen, sollte ihm die IV-Stelle zusammen mit der Anfrage für einen schriftlichen Bericht eine Arbeitsplatzbeschreibung des Arbeitgebers zukommen lassen. Andernfalls ist ihm, zusammen mit der Ausgangslage, das aktuelle Arbeitsverhältnis der versicherten Person so präzis wie möglich darzulegen oder aber mindestens das bisherige Arbeitspensum mitzuteilen.
Im Kreisschreiben über das Verfahren präzisierte das BSV auf Anfang 2017 zuhanden der IV-Stellen auch die Punkte, zu denen im Zuge der medizinischen Abklärung ausführlichere Informationen einzuholen sind:
- Gesundheitsschaden (Ausprägung, Schwere, Abgrenzung versicherungsfremde Faktoren)
- Diagnose, Anamnese, Aussagen über den Alltag der Person
- Erhebung funktioneller Einschränkungen; Auswirkungen auf Arbeitsfähigkeit (mit Bezug zu Pensum, Aufgaben und Tätigkeiten, allfällige Arbeitsplatzanpassungen)
- Ressourcen und Defizite der versicherten Person
- Beschreibung der Behandlung / Behandlungsplan (Behandlungsbeginn, bisherige Therapie, Prognose, Art und Häufigkeit der Behandlung; verordnete Medikamente und Dosierung, inklusive Compliance und Wirksamkeit; geplante oder erfolgte Therapiewechsel, Therapieziele, weitere Behandler)
- Aussagen bezüglich Eingliederungsmöglichkeiten bzw. adaptierte Tätigkeit
- Bestätigung und Dauer allfälliger Arbeitsunfähigkeiten
Die Bedeutung der Zusammenarbeit für den Eingliederungserfolg Zur Beurteilung von Eingliederungschancen muss sich die IV-Stelle ein möglichst umfassendes Bild der Ausbildungs- und Erwerbsbiografie einer versicherten Person verschaffen. Dazu gehören auch allfällige Brüche und Auffälligkeiten oder Eingliederungsbemühungen vorgelagerter Akteure. Bereits in der Phase der Frühintervention sollte auch der Austausch mit dem Arbeitgeber, im Falle jugendlicher Versicherter mit der Lehrperson und dem Ausbildungsbetrieb, gepflegt werden. Je nach Ausgangslage sind allenfalls auch der RAD und weitere Akteure in den Fallbeurteilungsprozess unter Federführung der IV-Stelle einzubeziehen. Ausgehend von einer ressourcen- und bedarfsorientierten Standortbestimmung plant diese eine Eingliederungsstrategie mit individuell passenden und verhältnismässigen Eingliederungsmassnahmen. In der Eingliederungsplanung definiert die IV-Stelle Etappen, (Zwischen-)ziele sowie Art und Dauer der Massnahme und koordiniert diese mit den Leistungen anderer involvierter Akteure. Solche interdisziplinären Standortbestimmungen finden bedarfsweise ein- oder mehrmals im IV-Verfahren statt. Sie können als permanenter Evaluationsprozess verstanden werden, bei dem die Eingliederungsstrategie immer wieder zu überprüfen und allenfalls anzupassen ist.
In der Regel darf es keinen Leistungsentscheid ohne vorgängigen Kontakt mit dem behandelnden Arzt geben. Er oder sie ist soweit nötig, in die Eingliederungsplanung einzubeziehen und über deren Umsetzung regelmässig zu informieren. Insbesondere bei psychischen Erkrankungen sind der Kontakt und die fortlaufende Koordination zwischen der IV-Stelle und den behandelnden Ärztinnen und Ärzten entscheidend – gilt es doch, schwankenden Verläufen Rechnung zu tragen. Gerade auch bei Versicherten mit einer leidensbedingten Reduktion des Krankheitsbewusstseins dürfen unterschiedliche Haltungen zwischen behandelnden Ärztinnen und Ärzten und IV weder den Abbruch von Eingliederungsbemühungen oder medizinischen Behandlungen noch eine Frühberentung begünstigen. Um gezielt intervenieren und allenfalls Anpassungen vornehmen zu können, ist es wichtig, dass beide einander bei auftretenden Schwierigkeiten rechtzeitig informieren. Vor dem Hintergrund anhaltend hoher Zahlen von sehr jungen versicherten Personen, die wegen psychischer Erkrankungen noch immer häufig bereits sehr früh berentet werden, benötigt diese Zusammenarbeit bei Kindern, Jugendlichen und jungen Erwachsenen besondere Aufmerksamkeit.
Problematik der Medikalisierung – Verantwortung übernehmen Früherkennung und Sensibilisierung beinhalten immer auch die Gefahr einer Medikalisierung, bei der nicht-medizinische Phänomene als medizinische Probleme definiert und behandelt werden. Unter Zuhilfenahme von Begriffen wie Risiko, Krankheit oder Störung (Conrad 1992) werden dabei primär nicht-medizinische Sachverhalte durch die Medizin vereinnahmt (Murer 2012).
Denkbar ist eine Medikalisierung beispielsweise bei schwierigen oder auffälligen Jugendlichen. Ihre Eltern, Lehr- und Ausbildungspersonen oder Ärzte sind einerseits angehalten, Anzeichen von möglichen psychischen Krankheiten rechtzeitig zu erkennen und eine adäquate Behandlung zu ermöglichen, andererseits müssen sie es vermeiden, typisch pubertäre Verhaltensweisen unnötigerweise zu pathologisieren. Ebenso können das Arbeitsumfeld oder bestimmte andere Lebenssituationen als krankmachend erfahren werden. Dabei kann mitunter eine Veränderung der jeweiligen Situation Abhilfe schaffen. Hier gilt es abzuwägen, wann eine medizinische Behandlung und wann andere Massnahmen oder eine Kombination aus beiden erforderlich sind. Die Grenzziehung ist komplex, doch gilt es, die Entwicklung «medizinischer Fälle», soweit sie nicht zwingend notwendig sind, zu verhindern.
Der Arbeitsplatzerhalt ist für die Genesung und die Verhinderung der Ausgliederung einer erkrankten Person besonders wichtig. Dazu gehört eine adäquate Behandlung genauso wie das richtige Augenmass hinsichtlich deren Umfang und Notwendigkeit. Daher braucht es motivierte und informierte behandelnde Ärztinnen und Ärzte, die bei Patientinnen und Patienten ohne medizinisch begründete Probleme, aber dem Wunsch nach Krankschreibung andere Lösungsmöglichkeiten aufzeigen können. Insofern sind es u. a. auch behandelnde Ärzte, die frühzeitig die Weichen für oder gegen eine Medikalisierung sozialer Probleme stellen. Der sensible Umgang mit diesem Thema ist aber auch eine Aufgabe der IV-Stellen, sowohl in der fallunabhängigen als auch fallabhängigen Zusammenarbeit mit den behandelnden Ärztinnen und Ärzten. Frühe Erkennung und rasche Intervention müssen immer auch unter Abwägung des Medikalisierungsaspektes erfolgen.
Stand der Umsetzung Auf den 1. Januar 2017 wurden die Randziffern, welche die Zusammenarbeit der IV-Stellen mit den behandelnden Ärztinnen und Ärzten thematisieren, im Kreisschreiben über das Verfahren in der Invalidenversicherung (KSVI) konkretisiert. Die Weiterentwicklung der IV schafft die gesetzliche Grundlage, die es den IV-Stellen erlaubt, den behandelnden Ärztinnen und Ärzten während des ganzen IV-Verfahrens relevante Informationen weiterzugeben. Die Sensibilisierung aller involvierten Akteure für eine konstruktive Zusammenarbeit im IV-Verfahren ist sowohl für das BSV als auch im kantonalen Rahmen seitens der IV-Stellen eine laufende Aufgabe und findet in diversen Gremien und Arbeitsgruppen statt.
- Literatur
- Bolliger, Christian; Féraud, Marius (2015): Die Zusammenarbeit zwischen der IV und den behandelnden Ärztinnen und Ärzten: Formen, Instrumente und Einschätzungen der Akteure; [Bern: BSV]. Beiträge zur sozialen Sicherheit. Forschungsbericht Nr. 5/15: www.bsv.admin.ch > Publikationen & Service > Forschung und Evaluation > Forschungspublikationen.
- OECD (2014): Psychische Gesundheit und Beschäftigung: Schweiz; [Bern, BSV]. Beiträge zur sozialen Sicherheit. Forschungsbericht Nr. 12/13.
- Murer, Edwin (Hg.) (2012): Gesellschaft und Krankheit: Medikalisierung im Spannungsfeld von Recht und Medizin; Tagungsband der 9. Freiburger Sozialrechtstage 2012, Bern: Stämpfli.
- Kreisschreiben über das Verfahren in der Invalidenversicherung (KSVI; gültig ab 1.1.2010; Stand 1.1.2017): www.bsv.admin.ch/vollzug > IV > Grundlagen IV > Individuelle Leistungen > Kreisschreiben.
- Conrad, Peter (1992): «Medicalization and Social Control», in Annual Review of Sociology 18, 1992, S. 209–232.
- 1. www.iv-pro-medico.ch


