Viele Länder bewerten in der einen oder anderen Form Gesundheitsleistungen. Der Begriff Health Technology Assessment (HTA) steht international für die systematische Bewertung medizinischer Verfahren und Technologien. HTA gilt als wichtiges Instrument der evidenzbasierten Politikberatung und Entscheidungsfindung. HTA leistet einen Beitrag zur Umsetzung gesundheitspolitischer Ziele, die die Patientinnen und Patienten ins Zentrum stellen und eine bestmögliche, sichere und kosteneffiziente Behandlung anstreben. Es erlaubt die Bewertung medizinischer, ökonomischer, ethischer, sozialer und organisatorischer Kriterien von Gesundheitstechnologien und präsentiert Evidenz zu deren Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit (Drummond et al. 2008, Sari 2016, Koch et al. 2009).
In der Strategie Gesundheit2020 (BAG 2013), die der Bundesrat Anfang 2010 verabschiedet hat, zählt er die Stärkung des Health Technology Assessment zu seinen gesundheitspolitischen Prioritäten. Dieses gewährleistet eine transparente und evidenzbasierte Entscheidungsfindung. Eine solche ist in der Diskussion der Vergütungspflicht zentral, weil sie es erlaubt, die Aufhebung oder die Beschränkung nicht wirksamer und ineffizienter Leistungen nachvollziehbar darzulegen. Damit steht HTA ganz im Zeichen des gesundheitspolitischen Kernziels, das darin besteht, die Qualität der medizinischen Leistungen zu erhöhen und die Kosten zu senken. Grundlage für die Erstellung von HTA-Berichten ist Artikel 32 des Bundesgesetzes über die Krankenversicherung (KVG), wonach medizinische Leistungen, die von der OKP vergütet werden, die Kriterien der Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit (WZW-Kriterien) erfüllen müssen und periodisch nach diesen Kriterien überprüft werden.
Vor diesem Hintergrund baut der Bund ein HTA-Programm zur Reevaluation von Leistungen auf, die von der obligatorischen Krankenpflegeversicherung (OKP) vergütet werden. Sein Fokus liegt auf der Überprüfung von potenziell obsoleten OKP-Leistungen mit dem Ziel, sie aus dem Leistungskatalog zu entfernen oder eine Einschränkung der Vergütungspflicht vorzunehmen (sog. Disinvestment) (Calabrò et al. 2018, Ibargoyen-Roteta et al. 2010, Orso et al. 2017, Parkinson et al. 2015, Maloney et al. 2017).
ReEvaluation von Leistungen: Prozessschritte HTA ist ein systematischer und transparenter multidisziplinärer Prozess, der sich unvoreingenommen auf wissenschaftlich fundierte Forschungsmethoden stützt und sich mit der Themenfindung, dem sog. Scoping, dem sog. Assessment sowie einer Bewertungs- und Entscheidungsphase in verschiedene Teilprozesse gliedert. (vgl. Grafik G1).
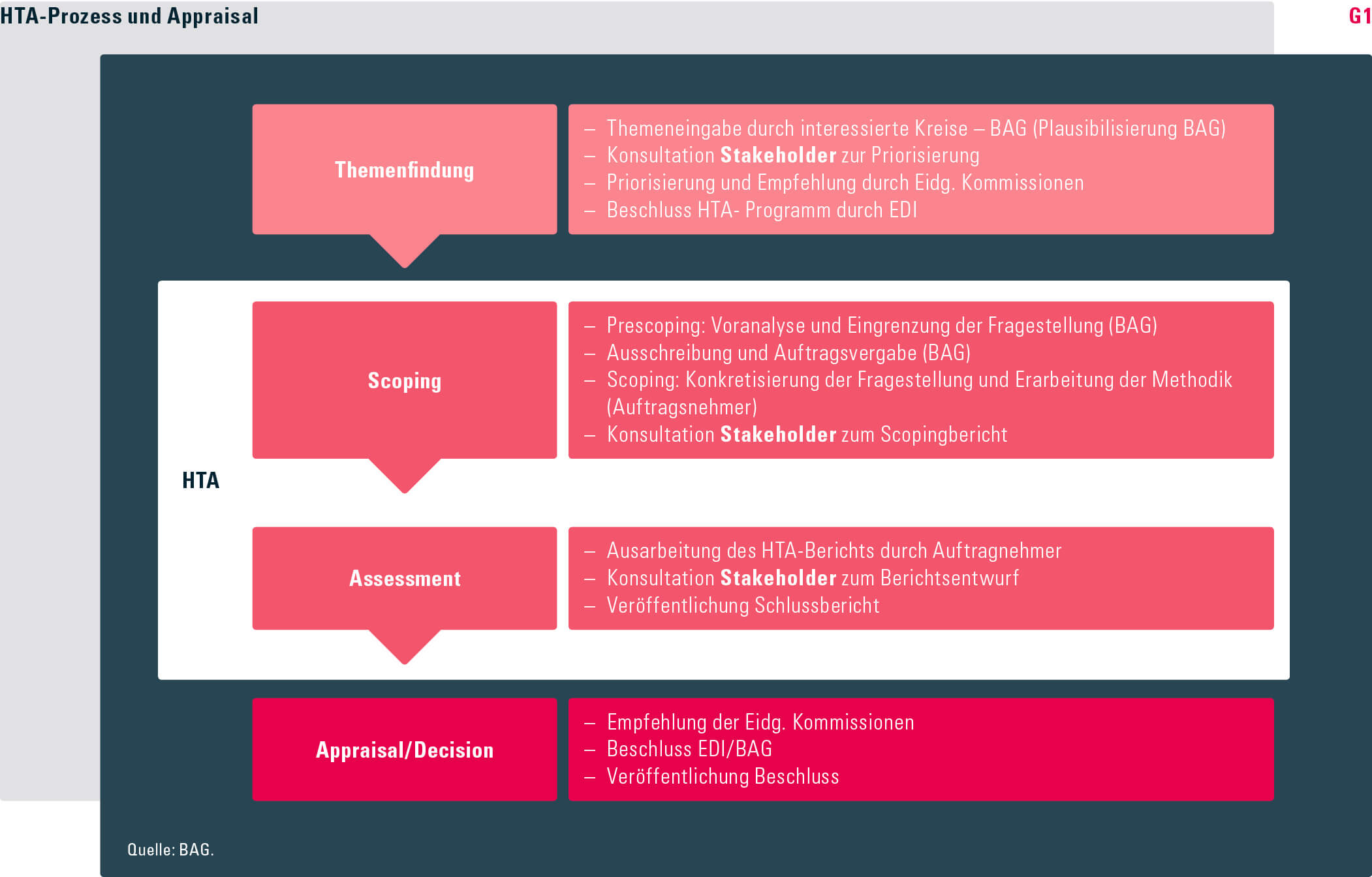
Themenfindung Für das Disinvestment-Programm können Interessenverbände wie die Krankenversichererverbände, die Verbindung der Schweizer Ärzte und Ärztinnen (FMH), Pharmaverbände oder Privatpersonen mittels eines Eingabe Formulars Themen vorschlagen. Auch das Bundesamt für Gesundheit (BAG) kann Themen vorbringen. Einmal im Jahr und unter Einbezug verschiedener Stakeholder werden die eingegangenen Vorschläge durch das BAG aufgrund der folgenden Kriterien plausibilisiert und priorisiert:
- Bedeutung des Themas: Häufigkeit und Schweregrad der Krankheit sowie Budgetrelevanz der Leistung
- Handlungsbedarf: Mangelnde Wirksamkeit, Sicherheit und/oder Wirtschaftlichkeit, Fehlversorgung
- Möglicher Nutzen einer Regulierung: Verbesserung der Versorgungsqualität, Kosteneinsparung
- Umsetzbarkeit von Verbesserungsmassnahmen: Regulierbarkeit
Ausschlusskriterien, die die Aufnahme in das Disinvestment-Programm nicht erlauben, sind Leistungen:
- die nicht im Geltungsbereich des KVG liegen;
- für die schon ein HTA-Bericht mit vergleichbarer Fragestellung vorliegt oder in einem anderen Land in Erarbeitung ist (in diesem Fall kann ein Anpassungsbericht für die Schweiz erstellt werden);
- deren Fragestellungen krankheitsbezogene Behandlungsleitlinien oder die Analyse von Versorgungsstrukturen betreffen;
- für die eine WZW-Evaluation und eine Empfehlung einer der ausserparlamentarischen Kommissionen aus den vorangehenden drei Jahren vorliegt.
Das BAG leitet die plausibilisierte und priorisierte Liste der Leistungen, die in das Disinvestment-Programm aufgenommen werden sollen, an die zuständige ausserparlamentarische Kommission (vgl. Schatzmann in dieser CHSS, S. 9f.) weiter. Diese gibt dazu ihre Empfehlung ab und übergibt sie dem Eidgenössischen Departement des Innern (EDI) oder – wenn es sich um Medikamenten handelt – dem BAG, das sie schliesslich verabschiedet.
Definition und Konkretisierung der Fragestellung: Scoping Im nachfolgenden HTA-Teilprozess grenzt das BAG in einer ersten Voranalyse (Prescoping) die Fragestellung ein und eruiert die Evidenzlage der fraglichen Leistung. Anschliessend mandatiert es ein externes wissenschaftliches Institut mit dem Scoping, das darin besteht, die Fragestellung zu konkretisieren und die Methodik der Reevaluation zu erarbeiten. Der Scoping-Bericht wird sowohl einer externen Expertenreview als auch einer Stakeholder-Konsultation unterzogen und entsprechend ergänzt.
Zusammenstellen der Evidenz, Bewertung ihrer Qualität: Assessment Der eigentliche HTA-Bericht wird im Rahmen eines Assessment erstellt. Dabei beantwortet das mandatierte wissenschaftliche Institut die Fragestellungen des Scoping-Berichts mithilfe der bestmöglichen bestehenden Evidenz. Wichtige Elemente eines HTA-Berichts sind erstens die klare Beschreibung der berücksichtigten Patientengruppen, zweitens die zu untersuchenden Leistung(en) sowie drittens Informationen zu den beigezogenen Vergleichs – oder Kontrollbehandlungen und zu den analysierten (beispielsweise klinischen) Outcomes. Danach wird die Evidenz, die Aufschluss über die Wirksamkeit, die Sicherheit, das Kosten-Nutzen-Verhältnis sowie über ethische, soziale und organisatorische Aspekte gibt, gesammelt und die gefundene Evidenz nach wissenschaftlichen Kriterien auf ihre Qualität hin überprüft. Wie schon der Scoping-Bericht, durchläuft der HTA-Bericht eine externe Expertenreview und eine Stakeholder-Konsultation.
Bewertung der Evidenz, EnTscheidungsfindung: Appraisal/Decision Sobald der endgültige HTA-Bericht vorliegt, wird dieser den beratenden ausserparlamentarischen Kommissionen vorgelegt, die ein sog. Appraisal vornehmen: Abgestützt auf den Bericht und die vorgelegte Evidenz bewerten sie die Wirksamkeit, Zweckmässigkeit und Wirtschaftlichkeit der Leistung (Wild and Patera, 2014). Daraufhin bereiten die Kommissionen bei medizinischen Leistungen eine Empfehlung an das EDI, bei konfektionierten medizinischen Leistungen an das BAG vor. Abschliessend entscheiden Letztere über die allfällige Streichung, Einschränkung oder Weiterführung der Leistungspflicht.
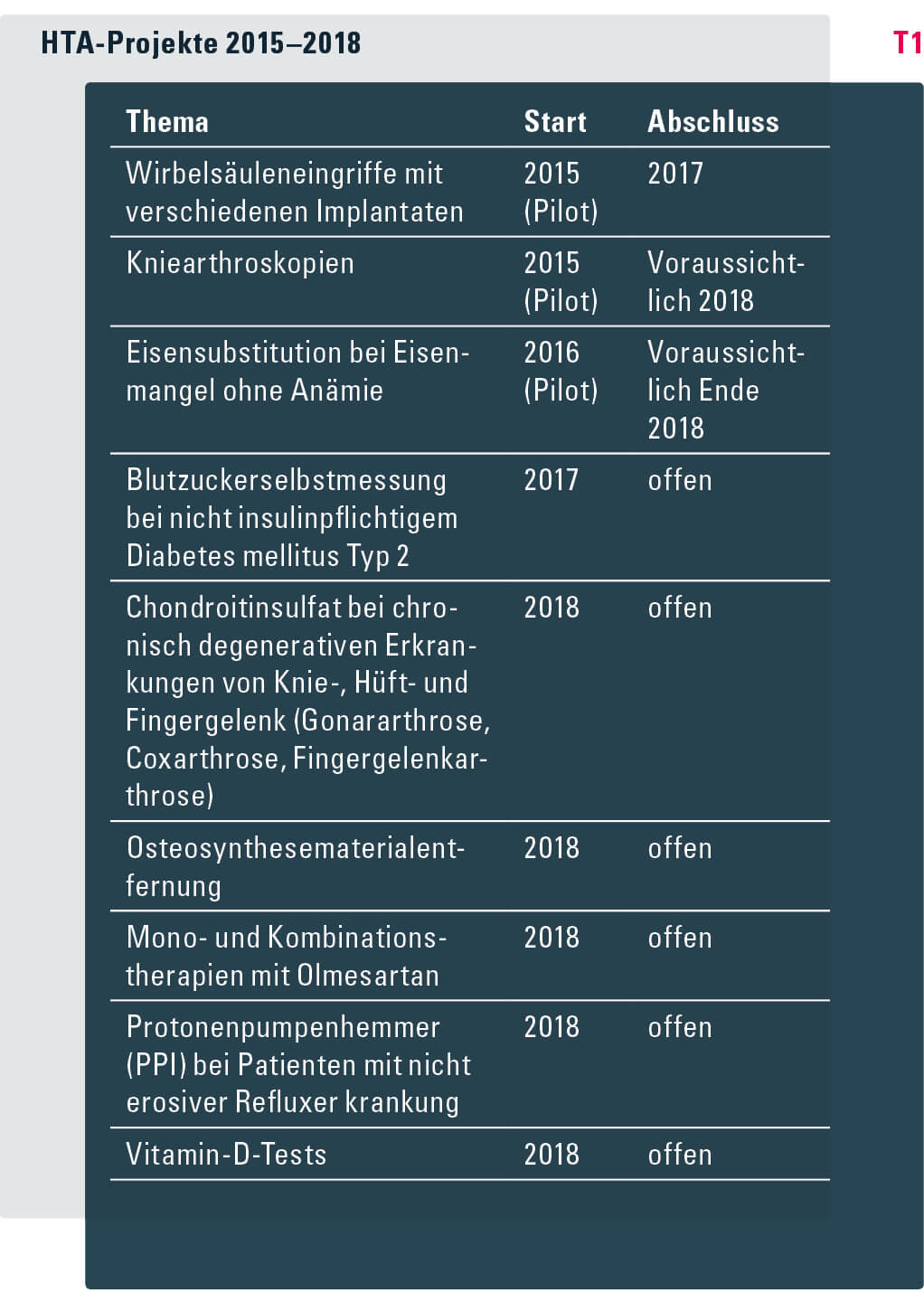
Aufbau des HTA-Programms Seit 2017 baut das BAG die neue Sektion Health Technology Assessment auf. Ihre Aufgabe ist es, das 2015 begonnene HTA-Programm nach einer ersten Pilotphase weiterzuentwickeln (vgl. Tabelle T1). Sie ist verantwortlich für die Teilprozesse Themenfindung und Prescoping sowie das gesamte HTA-Projektmanagement. Des Weiteren beteiligt sie sich an nationalen und internationalen HTA-Netzwerken, um den Austausch über fachspezifische und methodische Inhalte des HTA-Prozesses zu stärken.
2018 wurden zahlreiche neue Vorschläge eingereicht. Die Priorisierung und Auswahl dieser Themen und die Empfehlung an das EDI sind noch im Gang.
Weitere Informationen zu den HTA-Prozessen und den Berichten unter www.bag.admin/hta.
- Literatur
- Calabrò, G.E., La Torre, G., Waure, C. de, Villari, P., Federici, A., Ricciardi, W. and Specchia, M.L. (2018): «Disinvestment in healthcare: an overview of HTA agencies and organizations activities at European level», in BMC Health Services Research, Vol. 18 Nr. 1, S. 148.
- Maloney, M.A., Schwartz, L., O’Reilly, D. and Levine, M. (2017): «Drug disinvestment frameworks: components, challenges and solutions», in International Journal of Technology Assessment in Health Care, Vol. 33 Nr. 2, S. 261-269
- Orso, M., Waure, C. de, Abraha, I., Nicastro, C., Cozzolino, F., Eusebi, P. and Montedori, A. (2017): «Health technology disinvestment worldwide: Overview of programs and possible determinants», in International Journal of Technology Assessment in Health Care, Vol. 33 Nr. 2, S. 239-250
- Sari, B. (2016), HTACoreModel3.0, Version 3.0, Vol. 2016.
- Parkinson, B., Sermet, C., Clement, F., Crausaz, S., Godman, B., Garner, S., Choudhury, M., Pearson, S.-A., Viney, R., Lopert, R. and Elshaug, A.G. (2015): «Disinvestment and value-based purchasing strategies for pharmaceuticals. An international review», in PharmacoEconomics, Vol. 33 Nr. 9, S. 905–924.
- Wild, C. and Patera, N. (2014), «Assessment-APPRAISAL-Decision. (Good) practice examples and recommendations», Decision Support Document No. 72 (Ludwig Boltzmann Institut für Health Technology Assessment), Vol. 2014.
- Die gesundheitspolitischen Prioritäten des Bundesrates. Gesundheit2020 (BAG 2013), [Bern: BAG].
- Ibargoyen-Roteta, N., Gutiérrez-Ibarluzea, I. and Asua, J. (2010): «Guiding the process of health technology disinvestment», in Health Policy, Vol. 98 Nr. 2–3, S. 218–226.
- Koch, P., Schilling, J., Läubli, M., Mitscherlich, F., Melchart, D. and Bellucci, S. (2009): «Health technology assessment in Switzerland», in International Journal of Technology Assessment in Health Care 25, Suppl. 1, S. 174–177.
- Drummond, M.F., Schwartz, J.S., Jönsson, B., Luce, B.R., Neumann, P.J., Siebert, U. and Sullivan, S.D. (2008): «Key principles for the improved conduct of health technology assessments for resource allocation decisions», in International Journal of Technology Assessment in Health Care 24, Nr. 3, 244–258; discussion 362–368.


